Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Предпосылками внедрения гормональной контрацепции стали данные о гормональной регуляции менструального цикла, продолжительности фаз маточного и овариального цикла, времени овуляции и т.д., полученные в начале 30-х годов ХХ века, а также разработки последующих исследований фармакологической регуляции овуляции и промышленной технологии получения половых стероидов.
Закономерность фертильных и нефертильных периодов на протяжении менструального цикла была описана Кнаусом (Австрия) и Огино (Япония). В 1934 г. Корнер и Берд выделили прогестерон, а в 1937 г. Мейкпис в экспериментах на кроликах вызвал подавление овуляции прогестероном. В 50-е годы нашего столетия были созданы и внедрены противозачаточные таблетки (Пинкус), которые в последние десятилетия стали наиболее распространенным методом предупреждения беременности. Во всем мире гормональные средства используют до 20% женщин. В разных областях РФ их применяют от 0,5 до 5% женщин репродуктивного возраста. Наиболее высока частота использования гормональных контрацептивов - в популяции молодых женщин Москвы и Санкт-Петербурга, имеющих высшее и неполное высшее образование (студенток вузов).
Гормональные контрацептивы – это синтетические аналоги женских половых гормонов – эстрогенов и прогестерона. Собственно контрацептивный эффект достигается гестагенным (прогестероноподобным) компонентом. Эстрогены используют для контроля за менструальным циклом.
Механизм действия различных гормональных контрацептивов основывается на следующих принципах:
блокада овуляции вследствие подавления секреции гонадолиберина;
уплотнение и сгущение церквиальной слизи;
нарушение функции желтого тела;
нарушение имплантации за счет изменения морфологических свойств эндометрия.
В зависимости от состава различают: комбинированные эстроген-гестагенные препараты (таблетированные КОК) и только гестагенсодержащие препараты («чистые» гестагены). Последние, в свою очередь, подразделяются на таблетки с микродозами гестагенов (мини-пили), таблетки с большими дозами гестагенов (для посткоитальной контрацепции), импланты и инъекции гестагенов пролонгированного действия.
Наибольшее распространение получили комбинированные эстрогенгестагенные препараты (КОК). Действие КОК основано на обратимом подавлении овуляции путем торможения секреции гонадолиберина гипоталамусом и гонадотропных гормонов гипофизом, «железистой регрессии» эндометрия, уплотнении цервикальной слизи.
По дозам эстрогенного компонента в одной таблетке КОК различают высокодозированные препараты (содержание этинилэстрадиола более 35 мкг), низкодозированные (от 35 до 20 мкг) и микродозированные (до 20 мкг этинилэстрадиола). Согласно современным требованиям к безопасности контрацепции для этих целей должны использоваться КОК с дозой этинилэстрадиола 35 мкг и ниже.
По характеру действия гестагенного компонента на прогестероновые рецепторы, андрогенному и анаболическому потенциалу различают три поколения гормональных контрацептивов. Контрацептивы, содержащие гестагены первого поколения (норэтистерон или норэтиндрон, линэстренол) - с низкой селективностью к рецепторам прогестерона и высоким анаболическим и андрогенным потенциалом, второго поколения (норгестрел, в том числе левоноргестрел) - с более высокой селективностью к рецепторам прогестерона и третьего поколения - с самой высокой селективностью к рецепторам прогестерона, низким сродством к рецепторам андрогенов, низким анаболическим потенциалом. В настоящее время существует два вида истинных (не превращающихся в норгестрел) гестагенов третьего поколения: дезогестрел (в низкодозированном КОК - марвелон и микродозированном КОК мерсилон) и гестаден (в низкодозированном препарате фемоден). В качестве гестагена третьего поколения рассматривают и норгестимат, однако основным его метаболитом является норгестрел.
По характеру изменения (суточной) дозы гормонов в таблетке различают монофазные, двухфазные, трехфазные КОК. В монофазных препаратах содержание эстрогенного и гестагенного компонента одинаково на протяжении всего цикла. Обычный режим приема для монофазных КОК: прием 21-ой таблетки из упаковки в течение 21 дня, после чего следует 7-дневный перерыв, во время которого обычно начинается «кровотечение отмены». Необходимо помнить о том, что удлинение 7-дневного интервала в приеме КОК до 8-9 дней и более недопустимо, так как возрастает риск наступления беременности вследствие спонтанной овуляции, даже на фоне приема экзогенных стероидов. В 70-е годы с целью уменьшения цикловой стероидной нагрузки была предложена концепция двух- и трехфазной контрацепции. В отличие от монофазной контрацепции, в двуфазных контрацептивах содержание гестагенного компонента во 2-й фазе цикла повышается. При трехфазной контрацепции увеличение дозы гестагена происходит ступенчато, в 3 этапа, а доза эстрогена в первой и третьей фазах остается неизменной. В связи с появлением новых гестагенов 3-го поколения (дезогестрел, гестоден, норгестимат), обладающих высоким сродством к рецепторам прогестерона и вследствие этого высокой эффективностью, приемлемостью и безопасностью при длительном регулярном использовании, популярные в 70-е г.г. трехфазные препараты вновь «уступили» место монофазной комбинированной контрацепции как более надежному и удобному методу предохранения от беременности.
Применение КОК обладает рядом неконтрацептивных благотворных влияний и на репродуктивную систему и на организм женщины в целом. По данным многолетних эпидемиологических исследований, регулярный и длительный (не менее двух лет) прием КОК ведет к значительному снижению числа гинекологических и некоторых других заболеваний, в частности, сокращается относительный риск развития рака эндометрия (в среднем на 60%), рака яичников (в среднем на 40%), кистозных образований яичников, эктопической беременности, фибромиомы матки, эндометриоза, дисменореи, предменструального синдрома, дисфункциональных маточных кровотечений, фиброзно-кистозных мастопатий, железодефицитных анемий, ревматоидного артрита, заболеваний щитовидной железы, пептической язвы желудка, постменопаузального остеопороза.
КОК с гестагенами третьего поколения: микродозированный мерсилон, и низкодозированные марвелон и фемоден наиболее приемлемы для большинства женщин, которым требуется контрацепция. Эти препараты в настоящее время являются наиболее предпочтительными для контрацепции вследствие их высокой эффективности (самая высокая контрацептивная эффективность после имплантов гестагенов), минимальной частоты побочных эффектов, высокой безопасности при длительном применении, быстрого восстановления фертильности после отмены контрацепции.
К побочным действиям КОК относятся: аменорея или кровотечения прорыва, тошнота, головная боль, увеличение массы тела в первые 2-3 цикла приема, а к осложнениям: тромбоэмболии, болезни сердечно-сосудистой системы, гипертензия, аменорея, доброкачественные опухоли печени. Для профилактики осложнений необходимо следовать рекомендациям ВОЗ по подбору метода контрацепции.
Микродозы гестагенов . В настоящее время в большинстве «мини-пилей» используются гестагены, производные 19-норстероидов различных поколений (норэтистерон, линестренол, этинодиол диацетат, левоноргестрел, дезогестрел). Половина беременностей, возникших на фоне приема «мини-пилей», - результат несоблюдения режима приема, чаще всего увеличение интервала между приемами таблеток. Кроме того, существует обратная зависимость эффективности метода от возраста. Эффективность метода в возрасте 25-29 лет составляет 3,1 на 100 женщин/лет, в возрастной группе 45 лет и старше – 0,3 на 100 женщин/лет. Прием препарата следует начинать в 1-й день менструального цикла, ежедневно, в одно и тоже время суток в непрерывном режиме, по 1 таблетке в день. Максимум действия достигается через 3-4 часа после приема и продолжается 16-19 час. Механизм действия «мини-пилей» заключается в подавлении овуляции (в 60% циклов), морфологических изменениях эндометрия, препятствующих имплантации яйцеклетки, сгущении слизи цервикального канала. Показаниями для контрацепции с помощью «мини-пилей» служат непереносимость эстрогенов, содержащихся в комбинированных таблетках, курение в возрасте старше 35 лет, необходимость контрацепции во время лактации, сахарный диабет, гипертония, серповидноклеточная анемия, фокальная мигрень.
Недостатками «мини-пилей» являются их более низкая эффективность по сравнению с КОК, необходимость более тщательного режима приема, худший контроль цикла (ациклические кровяные выделения). В России в качестве «мини-пилей» используются микронор (норэтистерон 0,35 мг) и экслютон (линестренол 0,5 мг).
Посткоитальная («аварийная») контрацепция распространена значительно меньше. Посткоитальные препараты – контрацептивы «разового» применения после полового акта, близкого к овуляции, их прием необходим в течение 24-72 часов после «незащищенного» полового акта. Большие дозы половых стероидов, принимаемые в качестве посткоитальной контрацепции, изменяют состояние эндометрия. С этой целью используют большие дозы левоноргестрела (постинор) или КОК по определенным схемам:
высокодозированные КОК (50 мкг этинилэстрадиола и 250 мкг левоноргестрела): две таблетки принимаются внутрь не позднее 7 ч после «незащищенного» полового акта и еще две – через 12 ч после первых двух;
Гормональные контрацептивы пролонгированного действия. К ним относят инъекции и импланты высоких доз чистых гестагенов с постепенным и длительным поступлением в периферическую кровь.
Из инъекционных препаратов наиболее распространен медроксипрогестерона ацетат (депо-провера, мегестрон). Препараты длительного действия, используются главным образом в онкологии, с середины 60-х г. - с целью контрацепции в качестве инъекционных контрацептивов пролонгированного действия. Инъекции делаются внутримышечно 1 раз в 3 мес.
В качестве имплантов используют норгестрел – гестаген первого поколения, например, норплант – 6 цилиндрических капсул, которые помещают подкожно с помощью троакара или этоногестрел – гестаген третьего поколения. Срок контрацептивного действия - 5 лет. Беременность может наступить у одной из 100 женщин. Однако применение имплантов гестагенов требует специально подготовленного персонала для его введения. После введения невозможно приостановить его действие по желанию женщины или при появлении побочных эффектов, к которым относятся: боли внизу живота, экспульсация имплантов, нагноение в области введения, задержка менструации, мигрень. Обратимость - через 12-18 мес. после прекращения пользования.
Менее распространены влагалищные кольца, содержащие левоноргестрел, норэтиндрон или прогестерон, которые вводятся на 1-6 мес. Способ действия подобен микродозам гестагенов при таблетированном приеме: образование густой цервикальной слизи, ингибирование овуляции, истончение эндометрия, преждевременный лютеолиз.
Внутриматочная контрацепция (ВМК) известна с древнейших времен. Широко используется с середины нашего столетия. Формы ВМК: «петля», «зонтик», 7, Т, кольца, спирали; материалы: медь, серебро, пластмасса, платина. По составу известны инертные, медьсодержащие, гестагенсодержащие ВМК. Инертные ВМК практически изъяты из употребления.
Механизм действия ВМК: уменьшение активности и выживаемости сперматозоидов; усиление спермицидного эффекта слизи эндометрия за счет увеличения количества лизоцима и продуктов его распада в связи с полиморфноядерной лейкоцинтарной инфильтрацией эндометрия; уменьшение срока жизни яйцеклетки; торможение миграции сперматозоидов в трубу; ускорение транспорта оплодотворенной яйцеклетки в матку; торможение процесса оплодотворения; лизис бластоцисты; препятствие имплантации вследствие асептического воспаления, локального увеличения образования простагландинов.
К преимуществам при использовании ВМК относятся: высокая эффективность (98-99% - для медь- и гормонсодержащих и 92% - для инертных ВМК), снижение менструальной кровопотери и риска воспалительных заболеваний при использовании гормонсодержащих ВМК, а также уменьшение симптомов альгодисменореи, отсутствие побочного действия на обменные процессы (для медьсодержащих ВМК), для введения достаточно одной процедуры, быстрое восстановление фертильности после извлечения ВМК.
Побочные эффекты для инертных ВМК: перфорация матки, экспульсия контрацептива в брюшную полость или из матки, кровотечение, развитие инфекции. Для гормонсодержащих ВМК – ряд побочных эффектов левоногестренола. При наступлении беременности: самопроизвольное прерывание, внематочная беременность, преждевременные роды.
Барьерные методы контрацепции широко использовали с древнейших времен и в начале нашего столетия. В настоящее время их применение имеет большое значение в качестве средства профилактики ИППП. Их преимуществами перед другими методами контрацепции являются: снижение риска ИППП, СПИДа, рака шейки матки, низкая стоимость и высокая степень безопасности.
Различают мужские (презервативы) и женские (спермициды, диафрагмы, колпачки, вагинальные губки, презервативы) виды барьерных контрацептивов.
Частота применения мужских презервативов зависит от образовательного уровня партнеров, их возраста и степени заинтересованности в контрацепции. Контрацептивная эффективность - 5-10 случаев на 100 женщин в год. Латексные презервативы, не пропускающие воздух, воду и микроорганизмы, могут предотвращать распространение ИППП.
Женские барьерные контрацептивы подразделяют на нетребующие индивидуального подбора (спермициды, губки, полоски) и требующие специального подбора (влагалищные диафрагмы, шеечные колпачки). Обычно спермициды используют вместе с другими противозачаточными средствами, такими как диафрагмы, колпачки, презервативы.
Спермициды состоят из спермицидного химического вещества и носителя, который обеспечивает распространение спермицида во влагалище, обволакивание им шейки матки. Основной инградиент: сурфаты ноноксилон-9, октоксилон, менфегол, хлорид бензалкониума (разрушает сперматозоид) или вещества, ингибирующие активность ферментов, – А-ген, син-А-ген. Они быстро выделяют активный агент, распространяются на стенки влагалища и шейку матки, превращаясь в физический барьер для сперматозоидов, разрушают часть из них и снижают их фертильность. Формы выпуска: кремы, желе, тающие и пенящиеся свечи, таблетки, пропитанные спермицидами губки и полоски. Частота беременности - 5-25 на 100 женщин в год. Возможна аллергия на спермициды.
Влагалищные губки изготавливают из полиуритана, пропитанного 1 г ноноксилнола-9. Влагалищные губки выделяют спермициды и блокируют церквиальный канал. Их можно вводить только на 24 ч., опасны они развитием синдрома токсического шока (СТШ).
Влагалищные диафрагмы – латексные купола, которые помещают между лоном и задней стенкой влагалища. Диафрагма является барьером для сперматозоидов. Наиболее эффективна в сочетании со спермицидными гелями и кремами. Подбор диафрагмы осуществляет врач. Однако в дальнейшем помощь врача не требуется. Частота наступления беременности – 5-10 на 100 женщин в год. Эффективность зависит от времени действия: диафрагму необходимо оставлять во влагалище в течение 6 час после полового акта. Вследствие сдавления уретры увеличивается частота инфекции мочевыводящих путей.
Шеечные колпачки – металлические и резиновые. Существует несколько типов шеечных колпачков. Способ действия – барьер для сперматозоидов, особенно в сочетании со спермицидами. Колпачки оставляют во влагалище на срок не более трех дней. К недостаткам относятся: неудобство введения, необходимость помощи специалиста для подбора и введения средства, ограничение во времени пребывания во влагалище; опасность – инфекции мочевых путей, СТШ.
Традиционные методы контрацепции (так называемые натуральные методы планирования семьи). К ним относят: периодическое половое воздержание (абстиненция) с определением так называемых «опасных» и «безопасных» дней цикла календарным методом, с помощью динамики характеристики шеечной слизи (метод Биллингса), базальной температуры и комбинации этих трех методов. К этой группе также относят метод лактационной аменореи и прерванное половое сношение. Эффективность этих методов наиболее низка, вследствие влияния многих факторов (например, влагалищная инфекция, мотивированность полового воздержания и т.д.).
Хирургическая стерилизация является необратимым методом контрацепции. В ряде случаев фертильность может быть восстановлена путем микрохирургических операций. Согласно приказу Минздрава РФ № 303 от 28.12.93 г. хирургическую стерилизацию женщин осуществляют только при наличии определенных показаний, и проводится она в гинекологическом стационаре. Обследование и подготовка такие же, как при любом хирургическом вмешательстве. Хирургическая стерилизация мужчин - вазэктомия - осуществляется в урологических стационарах.
Поэтому не удивительно, что гормональными контрацептивами пользуются более 70 миллионов женщин во всем мире.
Механизм действия любого гормонального препарата таков:
- подавляют овуляцию (созревание и выход яйцеклетки);
- способствует сгущению слизи в шейке матки, делая ее непроходимой для сперматозоидов.
Выбор гормональных контрацептивов
Перед тем, как начать принимать гормональные контрацептивы, желательно пройти гинекологическое обследование и проконсультироваться с лечащим врачом. Необходимо также предупреждать врача о применении гормональной контрацепции при назначении любых других лекарств.
При выборе средства контрацепции немаловажное значение играет и образ жизни. Если вы нерегулярно занимаетесь сексом, или если у вас много партнеров, возможно, противозачаточные пилюли - не лучший вариант. Предпочтительнее будет метод, которым вы сможете воспользоваться по мере необходимости, или метод, который обеспечит защиту от передаваемых при половых сношениях болезней - СПИДа, сифилиса, хломидиоза, герпеса и других (барьерный метод: презервативы). Если вы все же выберете гормональные контрацептивы, то для защиты от передаваемых половым путем болезней вам следует использовать презервативы. Но если вы замужем и некоторое время не хотите иметь детей, то пероральные контрацептивы - это как раз то, что вам нужно. Но все равно выбор остается за вами.
Виды гормональных контрацептивов
- Комбинированные эстрогенно-гестагенные препараты.
- Мини-пили.
- Инъекционные препараты.
- Подкожные имплантаты.
- Гормональное кольцо для вагинального применения.
- Контрацептивный пластырь.
- Посткоитальные препараты.
Комбинированные препараты
Комбинированные препараты – это противозачаточные таблетки, содержащие вещества сходные с женскими гормонами, которые вырабатывают яичники – эстрагенами и гестагенами (прогестинами). В зависимости от пропорции этих веществ бывают:
- монофазные: содержат 21 таблетку с одинаковым количеством эстрогена и гестаген.
- двухфазные: содержат 21 таблетку с двумя различными комбинациями эстрогена и гестаген.
- трехфазные: содержат 21 таблетку с тремя различными комбинациями эстрогена и гестаген и отличаются по цвету. Их прием полностью имитирует секрецию женских гормонов в течение нормального менструального цикла женщины.
Таблетки нужно принимать ежедневно, желательно в одно и то же время в течение 21 или 28 дней (в зависимости от препарата).
Побочные эффекты:
- аменорея (отсутствие менструальноподобных кровотечений в конце цикла);
- межменструальные кровотечения и кровянистые выделения;
- депрессия (изменение настроения или потеря полового влечения);
- головные боли (возможны в сочетании с нарушением зрения);
- повышение кровяного давления;
- болезненность молочных желез;
- увеличение массы тела;
- снижение полового влечения.
Комбинированные контрацептивные препараты не рекомендуется принимать курящим женщинам старше 35 лет, гипертоникам (повышенное давление), женщинам с сердечно-сосудистыми заболеваниями, с заболеваниями печени, с раком молочной железы и в период лактации.
Мини-пили
Мини-пили содержат только микродозы прогестагенов (300 - 500 мкг), что составляет 15-30% дозы прогестагена в комбинированных эстроген-гестагенных препаратах.
Изменения в печени при приеме мини-пили крайне незначительны. Исходя из особенностей мини-пили, их можно рекомендовать в качестве метода контрацепции женщинам с экстрагенитальными заболеваниями (заболеваниями печени, гипертензией, тромбофлебитическими состояниями, ожирением).
- женщинам, жалующимся на частые головные боли или повышение артериального давления при использовании комбинированных оральных контрацептивах;
- в период лактации через 6-8 нед после родов;
- при диабете;
- при варикозном расширении вен;
- при заболеваниях печени;
- женщинам старше 35 лет.
Мини-пили принимают в постоянном режиме, начиная с 1-го дня цикла ежедневно, в течение 6-12 мес. Как правило, в начале использования мини-пили отмечаются кровянистые выделения, частота которых постепенно уменьшается и к 3-му месяцу приема полностью прекращается.
Инъекционные препараты
Гормональные инъекционные контрацептивы - это высокоэффективный метод длительного действия, содержащий один гормон - гестаген. Он вводится внутримышечно с помощью шприца. Одна инъекция обеспечивает контрацепцию в течение 3 месяцев.
Вопрос об использовании гормональных инъекционных контрацептивов обязательно решается с врачом.
- если имеются злокачественные заболевания женских половых органов или молочных желез;
- раньше чем через шесть недель после родов;
- при заболеваниях печени;
- при диабете.
В нашей стране подобный вид контрацепции не получил широкого распространения.
Подкожные имплантаты
Подкожные имплантаты представляют собой силиконовые капсулы, содержащие гормоны – гестагены. Шесть капсул вводятся под кожу внутренней поверхности предплечья через небольшой надрез под местным обезболиванием. Капсулы выделяют каждый день небольшое количество гормона, и он, постепенно всасываясь в кровь, создает надежный контрацептивный эффект в течение 5 лет.
Имплантат может быть введен:
в первые 7 дней менструального цикла;
непосредственно после аборта;
после родов через 4 недели, если женщина не собирается кормить ребенка грудью;
через 6 недель кормящим матерям.
Подкожный имплантат может быть удален в любое время и до истечения пятилетнего срока.
К преимуществом этого метода относятся высокая эффективность (сравнимая со стерилизацией, но обратимая) и большое удобство (препарат не требует к себе никакого внимания, необходимо лишь посещать гинеколога 2 раза в год).
Кроме того, имплантационную контрацепцию можно использовать женщинам с заболеваниями, при которых приём таблеток противопоказан (мигрень, варикозное расширение вен, пороки сердца, сахарный диабет без сосудистых осложнений, повышение артериального давления, выраженное ожирение), а также курящим женщинам старше 35 лет.
Этот метод контрацепции, как и инъекционная контрацепция, должного распространения в нашей стране не получил.
Гормональное кольцо для вагинального применения
Гормональное кольцо для вагинального применения (эластичный ринг) - это гибкое контрацептивное кольцо из гипоаллергенного материала, которое содержит микроскопические дозы гормонов, и применяется местно, принимая форму тела женщины и удобно размещаясь во влагалище.
Одно кольцо рассчитано на один менструальный цикл: женщина вводит его во влагалище с 1-го по 5-й день менструального цикла. НоваРинг удобно размещается внутри и остается во влагалище на три недели, выделяя микроскопическую дозу гормонов, необходимую для защиты от нежелательной беременности.
Существуют противопоказания, поэтому начинать применение ринга можно только посоветовавшись с врачом.
Из-за того, что гормональное кольцо применяется местно, оно имеет ряд преимуществ. Во-первых, ринг содержит самый минимум гормонов – всего 15 микрограмм эстрогена –это меньше, чем любой другой препарат. Во-вторых, нет ненужной нагрузки на печень и желудочно-кишечный тракт. Таким образом, влияние НоваРинга на организм минимальное.
Контрацептивный пластырь
Контрацептивный пластырь - контрацептивное средство для трансдермального применения, самый передовой и один из наиболее эффективных методов гормональной контрацепции. Относится к микродозированным контрацептивам, сочетающим эффективность и максимальную безопасность в использовании. Надежно крепится на коже, не отклеивается ни при водных процедурах, ни под воздействием солнца.
Трансдермальный пластырь очень прост и комфортен в применении. Пластырь наклеивается на сухую чистую кожу (в области ягодиц, живота, наружной поверхности верхней части плеча или верхней половины туловища) один раз в неделю в течение 3 недель (21 день), с недельным перерывом. Контрацепцию с помощью контрацептивного пластыря Евра начинают в первый день менструации. Пластырь прикрепляется и удаляется в один и тот же день недели. В течение 4-й недели, с 22-го по 28-й день цикла, пластырь не применяют. Новый контрацептивный цикл начинается на следующий день после окончания 4-й недели; следующий пластырь следует наклеить, даже если менструации не было или она не закончилась.
Недопустимо применение контрацептивного пластыря на область молочных желез, а также на гиперемированные, раздраженные или поврежденные участки кожи.
Существуют противопоказания, поэтому начинать применение контрацептивного пластыря можно только посоветовавшись с врачом.
Посткоитальные препараты
Посткоитальные препараты - это контрацепция, которая не может применяться постоянно, а только в экстренных случаях, в течение 72 часов после полового акта. Это, как правило, комбинированные гормональные препараты или гестагены. Но главное для экстренной контрацепции - высокое содержание гормонов для достижения должного эффекта.
Обзор препаратов для гормональной контрацепции - см. в статье "Современная контрацепция"
Показания и противопоказания к приему низкодозированных (содержание этинилэстрадиола в таблетке менее 50 мкг) комбинированных оральных контрацептивов (КОК)
Независимо от категории приемлемости, обследование для выявления возможных противопоказаний абсолютно необходимо - см. обследование при подборе гормональной контрацепции . При выявлении противопоказаний категория приемлемости становится не менее 3.
1. Начиная с 21 дня после родов при условии отсутствия грудного вскармливания
2. После аборта в 1 и 2 триместре и после септического аборта
3. От первой менструации до 40 лет
4. Диабет беременности в анамнезе
5. Гестоз в анамнезе
6. После несложной хирургической операции, не требующей постельного режима
7. Варикозное расширение поверхностных вен
8. Миома матки
9. Эндометриоз
10. Доброкачественные заболевания молочных желез
11. Доброкачественные заболевания (кисты) яичников
12. Рак эндометрия или яичников
13. Внематочная беременность в анамнезе
14. Трофобластическая болезнь (пузырный занос) в анамнезе
15. Нерегулярный менструальный цикл
16. Незначительные головные боли
17. Продолжительные или обильные регулярные менструации
19. Воспалительные заболевания органов малого таза
20. ЗППП, ВИЧ-инфицированность
21. Эктропион шейки матки
22. Неактивный вирусный гепатит
23. Дисфункция щитовидной железы (диффузный токсический зоб, гипо- и гипертиреоз)
24. Железодефицитная анемия
25. Эпилепсия
26. Малярия
27. Туберкулез
1. Начиная с 6 мес после родов при кормлении грудью
2. Возраст после 40 лет до менопаузы при условии что женщина не курит
3. Курение и возраст моложе 35 лет
4. Артериальная гипертензия во время беременности
5. Артериальное давление 140-159/90-99 мм рт мт
6. Инсулинзависимый и инсулиннезависимый сахарный диабет без сосудистых осложнений
7. После серьезного хирургического вмешательства, не требующего иммобилизации
8. Поверхностный тромбофлебит
9. Пороки клапанов сердца без осложнений
10. Рецидивирующие головные боли, включая мигрень без очаговой неврологической симптоматики
11. Опухоли молочных желез неясной этиологии
12. Удаление желчного пузыря или бессимптомное течение заболеваний желчевыводящих путей, холестаз в анамнезе. связанный с беременностью
13. Рак шейки матки (до начала лечения)
14. Ожирение (индекс массы тела вес в кг/(рост в м) 2) более 30 кг/м 2
15. Отягощенный семейный анамнез по тромбозу глубоких вен и тромбоэмболии легочной артерии
1. Период грудного вскармливания между 6 неделями и 6 мес после родов
2. Ранее 21 дня после родов при отсутствии грудного вскармливания
3. Курение и возраст старше 35 лет
4. Гипертензия в анамнезе с незарегистрированными цифрами АД
5. АД 160-179/100-109 мм рт ст
6. Маточные кровотечения неясной этиологии в анамнезе
7. Рак молочной железы 5 и более лет назад без признаков рецидивирования
8. Заболевания желчевыводящих путей при медикаментозном лечении или в остром периоде
9. Цирроз печени легкой степени
10. Длительное использование лекарств, поражающих ферментные системы печени: рифампицин, гризеофульвин, барбитураты
Абсолютные противопоказания к приему низкодозированных КОК:
1. Беременность
2. Период грудного вскармливания ранее 6 недель после родов
3. Много курящие, старше 35 лет
4. АД 180/110 мм рт ст и выше
5. Сосудистые заболевания
6. Сахарный диабет, сопровождающийся нефропатией, ретинопатией или неврологическими осложнениями
7. Сахарный диабет, длящийся более 20 лет
8. Тромбоз глубоких вен или легочная эмболия в анамнезе
9. Текущий тромбоз глубоких вен или легочная эмболия
10. Сербезное хирургическое вмешательство с длительной иммобилизацией
11. Текущее или в анамнезе ишемическое заболеание сердца
12. Инсульт в анамнезе
13. Осложненный порок сердца
14. Головные боли с выраженной неврологической симптоматикой
15. Рак молочных желез
16. Острый вирусный гепатит или цирроз печени в тяжелой форме
17. Доброкачественные или злокачественные опухоли печени
Посткоитальная контрацепция
1. Внематочная беременность в анамнезе
2. Изнасилование
1. Серьезные сердечно-сосудистые заболевания (ИБС, нарушение мозгового кровообращения, тромбоэмболические нарушения)
2. Приступы мигрени, сопровождающиеся очаговыми неврологическими симптомами
3. Серьезные заболевания печени, в том числе сопровождающиеся желтухой
4. Частое использование посткоитальной контрацепции
Абсолютное противопоказание для приема препаратов посткоитальной контрацепции (постинор):
Беременность
Чистые гестагены (мини-пили, импланты, инъекции, гормональные ВМС)
1. Период грудного вскармливания между 6 неделями и 6 месяцами после родов
2. Начиная с 6 мес после родов
3. При отсутствии грудного вскармливания - в том числе до 21 дня после родов
4. После аборта в 1 или 2 триместре, после аборта, осложненного инфекцией
5. В возрасте старше 16 лет
6. При курении, в том числе в возрасте старше 35 лет
7. АД 140-179/100-109 мм рт ст
8. Гестоз в анамнезе
9. Диабет беременности в анамнезе
10. Тромбоз глубоких вен или легочная эмболия в анамнезе
11. Серьезная хирургическая операция с длительным последующим постельным режимом
12. Варикозное расширение вен
13. Тромбофлебит поверхностных вен
14. Неосложненный порок сердца
15. Сердечные заболевания с осложнениями (легочная гипертензия, угроза фибрилляции желудочков, подострый бактериальный эндокардит в анамнезе)
16. Головные боли, в том числе тяжелые, включая мигрень без очаговых неврологических симптомов (только мини-пили)
17. Доброкачественные новообразования молочных желез
18. Злокачественные новообразования в семейном анамнезе
19. Эктропион шейки матки
20. Рак эндометрия или яичников
21. Воспалительные заболевания органов малого таза и ЗППП
22. ВИЧ-инфицированность и СПИД
23. Заболевания желчевыводящих путей, в том числе с выраженными симптомами, в том числе леченные хирургически
24. Холестаз, обусловленный беременностью, в анамнезе
25. Носительство вирусного гепатита
26. Миома матки
27. Внематочная беременность в анамнезе
28. Ожирение
29. Дисфункция щитовидной железы (зоб, гипертиреоз, гипотиреоз)
30. Трофобластическая болезнь (доброкачественная - пузырный занос или злокачественная - хорионкарцинома)
31. Железодефицитная анемия
32. Эпилепсия
33. Малярия
34. Прием антибиотиков (кроме рифампицина и гризеофульвина)
35. Тяжелая форма дисменореи
36. Туберкулез любой локализации, в том числе органов малого таза
37. Эндометриоз
38. Доброкачественные опухоли яичников, включая кисты
39. Хирургические операции на органах малого таза (включая кесарево сечение) в анамнезе
1. В период от первой менструации до 16 лет
2. Гипертензия, в том числе выше 180/110 мм рт ст (только мини-пили)
3. Сосудистые заболевания (только мини-пили)
4. Диабет, в том числе с осложнениями (нефропатия, ретинопатия, неврологическая патология)
5. Болезнь сердца, инсульт (текущая или в анамнезе)
6. Гиперлипидемия
7. Тяжелые головные боли, в том числе мигрень с проявлениями очаговых неврологических нарушений
8. Нерегулярные менструации
9. Регулярные обильные и продолжительные менструации
10. Маточные кровотечения неясной этиологии (до постановки диагноза)
11. Недиагностированные новообразования молочных желез
12. Цервикальная интраэпителиальная неоплазия - CIN - дисплазия шейки матки
13. Рак шейки матки
14. Холестаз в анамнезе, обусловленный хроническим обструктивным холециститом
15. Цирроз печени в легкой степени
16. Внематочная беременность в анамнезе
17. Прием рифампицина, гризеофульвина, противосудорожные
1. Период грудного вскармливания до 6 недель после родов
2. АД 180/110 мм рт ст (инъекции и импланты)
3. Сердечно- сосудистые заболевания, инсульт в анамнезе (инъекции и импланты)
4. Обильные и продолжительные кровотечения с клиническими проявлениями анемии
5. Рак молочных желез в анамнезе (более 5 лет назад), без рецидивов.
6. Активная стадия вирусного гепатита
7. Цирроз печени в тяжелой форме
8. Злокачественные или доброкачественные новообразования печени
9. Прием рифампицина, гризеофульвина или антиконвульсантов
Абсолютные противопоказания к приему гестагенной контрацепции:
1. Беременность
2. Рак молочных желез
Чувствительность различных прогестагенов (в том числе в составе КОК) к рецепторам стероидов (H.Kuhl, 91):
| Прогестаген | Прогестерона | Андрогенов (метриболон=100) | Эстрогенов (эстрадиол = 100) | Глюкокортикоидным (дексаметазон =100) | Минералокортикоидов (альдостерон=100) |
| Прогестерон | 50 | 0 | 0 | 10 | 100 |
| 3-кето-дезогестрел | 150 | 20 | 0 | 14 | 0 |
| Гестоден | 90 | 100 | 0 | 27 | 350 |
| Норгестимат | 5 | 0 | 0 | 1 | 0 |
| Левоноргестрел | 150 | 45 | 0 | 2 | 70 |
| Диеногест | 5 | 10 | 0 | 1 | 0 |
В наши дни наиболее широко распространена. В настоящее время на рынке противозачаточных средств имеется множество видов комбинированных оральных контрацептивов (КОК). В данной статье мы попробуем разобраться, чем, кроме названия и цены они отличаются между собой. Каковы достоинства и недостатки каждого из них.
Механизм контрацептивного действия КОК
Подавление овуляции.
Сгущение шеечной слизи.
Изменения формирования эндометрия
(что препятствует имплантации оплодотворенной яйцеклетки).
Механизм действия гормональных контрацептивов в принципе одинаков для всех препаратов данной группы и не зависит от состава препарата, дозировки компонентов и фазности. Контрацептивное действие препаратов обеспечивает прогестагеновый компонент. Эстрогены входят в состав гормональных контрацептивов с целью поддержания нормального функционирования эндометрия, тем самым, обеспечивая «контроль цикла». Эстрогены из состава противозачаточных средств предотвращают промежуточные (межменструальные) кровотечения . Кроме того, эстрогены выполняют функцию замещения эстрадиола , вырабатываемого самим организмом (ведь при приёме КОК не происходит роста фолликула, потому эстрадиол в яичниках не вырабатывается).
Основные клинические различия между современными гормональными средствами заключаются в:
Индивидуальной переносимости
частоте побочных реакций
особенностях влияния на обменные процессы организма в целом
лечебном эффекте некоторых их препаратов, обусловленном свойствами входящих в состав прогестагенов.
Таблетки комбинированного орального контрацептива содержат в своем составе эстроген и прогестаген. Эстрогенный компонент гормонального контрацептива представлен синтетическим эстрогеном - этинилэстрадиол (ЭЭ), а прогестагенновый представляют собой различные синтетические прогестагены (прогестины).
Гормональные контрацептивы подразделяются по количеству эстрогенного компонента, а так же в зависимости от состава - комбинации эстрогена и гестагена.
 По количеству эстрогенного компонента:
По количеству эстрогенного компонента:
Высокодозированные - ЭЭ 50 мкг/сут.
Нон-Овлон (ЭЭ - 50 мкг/норэтистерон – 1мг)
Овидон (ЭЭ– 50 мкг/левоноргестрел 0,25 мг)
Низкодозированные - ЭЭ не более 30-35 мкг/сут
Фемоден (ЭЭ- 30 мкг / гестоден 0,075 мг)
Марвелон (ЭЭ 30 мкг / дезогестрел 0,15мг)
Регулон (ЭЭ 30 мкг / дезогестрел 0,15 мг)
Диане-35 (ЭЭ 35 мкг / ципротерон 2 мг)
Жанин (ЭЭ 30 мкг / диеногсст 2 мг)
Ярина (ЭЭ 30 мкг / дроспиринон 3 мг)
Микродозированные - ЭЭ 20- 15 мкг/сут
Мерсилон (ЭЭ 20 мкг / дезогестрел 0,15 мг)
Новинет (ЭЭ 20 мкг /дезогестрел 0,15 мг)
Лоест (ЭЭ 20 мкг /гестоден 0,075 мг)
В целях длительной контрацепции используются низко- и микродозированнные оральные контрацептивы. Высокодозированные оральные контрацептивы можно применять лишь кратковременно. Этот вид гормонального контрацептива используется в лечении гормональных нарушений и при экстренной контрацепции.
В зависимости от комбинации эстрогена и прогестагена:
Монофазные
- с одинаковой дозой эстрогена и гестагена в каждой таблетке.
Многофазные - с изменяющимся соотношением эстрогеннного и прогестагеннного компонента в таблетках одного блистера:
- Двухфазные
- в блистере содержаться два вида таблеток с различием в соотношении эстрогена/ прогестагена.
- Трёхфазные
- содержат 3 вида таблеток отличающихся друг от друга различным соотношением компонентов эстроген/ прогестаген.
Основное преимущество трёхфазных гормональных контрацептивов заключается в снижении суммарной (цикловой) дозы прогестагена за счёт постепенного (трехфазного) увеличения его дозировки в течение цикла. В первой группе таблеток дозировка прогестагенного компонента низкая и составляет 1/3 от дозировки в монофазном КОК. Промежуточная группа таблеток содержит большую дозу прогестинов, и лишь в последней группе таблеток уровень прогестинов достигает такового в монофазном препарате. Надёжное подавление овуляции при применении данного вида контрацептива достигается увеличением дозировки эстрагена в начале или в середине цикла приёма. В зависимости от конкретного вида многофазного контрацептива количество таблеток разных фаз различно.
Преимущества использования КОК как метода контрацепции:
Высокая контрацептивная надёжность.
Хорошая переносимость.
Доступность и простота применения.
Отсутствие связи с половым актом.
Имеется полный контроль менструального цикла.
Обратимость подавления эффекта овуляции.
Безопасность для большинства здоровых женщин.
Гормональные контрацептивы используются не только с целью предупреждения нежелательной беременности, но и с лечебной, а так же с профилактической целью.
Лечебные эффекты КОК
Регуляция менструального цикла.
Устранение или уменьшение тяжести дисменореи.
снижают симптоматику при предменструальном синдроме.
Снижение илипредотвращение появления овуляторных болей.
Уменьшение менструальной кровопотери и вследствие этого лечение и профилактика железодефицитной , дисфункциональных маточных кровотечений.
Уменьшение частоты воспалительных заболеваний органов малого таза.
Лечебное действие при повышенном уровне мужских половых гормонов.
Лечение .
Профилактические эффекты КОК
Снижение риска развития онкологии эндометрия и яичников, а также колоректального рака .
Снижение частоты появления онкологии молочной железы.
Снижение риска развития железодефицитной анемии.
Снижение риска внематочной беременности .
Устранение «страха нежелательной беременности».
Возможность изменения даты менструации, например, в период экзаменов, спортивных соревнований, отдыха, а так же по медицинским показаниям.
Экстренная контрацепция.
Современные темпы жизни диктуют свои условия, медицина давно шагнула вперед по вопросам контрацепции. Миллионы женщин выбирают такие средства, защищая себя от некоторых заболеваний и от нежелательной беременности, получая возможность быть более раскрепощенными в сексуальной сфере. Такие контрацептивы обладают массой положительных качеств, но, несмотря на это, побочные эффекты от противозачаточных таблеток мешают жить полноценной жизнью. Как правильно сделать выбор и уберечь свой организм от стрессов?
Противозачаточные препараты

Противозачаточные таблетки – группа препаратов гормонального происхождения, разработанная для предотвращения возможной беременности. В их состав входят такие компоненты, как женские половые гормоны, при длительном использовании меняющие работу яичников.
Что касается комбинированных препаратов, в их состав входят такие гормоны: прогестин и эстроген. Первый – производный от прогестерона или можно сказать мужского гормона, а второй является чистым женским гормоном, выделяемым яичниками. В момент овуляции организм выделяет большое количество эстрогена, а вот противозачаточные пилюли выравнивают его концентрацию, не позволяя тем самым забеременеть.
Существует две основных группы данных веществ, подбор которых напрямую зависит от возраста, количества родов и нарушений гормонального характера:
- Комбинированные – данные таблетки содержат в себе синтетические гормоны, они не изменяют уровень гормональных компонентов во время овуляции, но есть и такие что меняются на протяжении всего цикла менструаций.
- Мини-пили – не содержат в своем составе женского гормона эстрогена, подходят для женщин, кормящих грудью, или в случае нежелательного их приема. Благодаря составным веществам, такие таблетки не меняют уровень гормонов во время овуляции, а вырабатывают большее количество цервикальной слизи, что тормозит прохождение сперматозоидов.
Только гинеколог-эндокринолог может помочь с выбором необходимых и более подходящих именно для вашего организма таблеток.
Последствия приема
Прежде чем начать прием препарата, следует знать, к чему это может привести вас и ваш организм. Побочные эффекты имеет практически каждый медицинский препарат и бороться с последствиями «лечения» может быть не просто.
Перечислим основные негативные проявления приема противозачаточных контрацептивов:
- Тошнота и рвота. Эстроген может вызывать рвотный рефлекс в первый месяц приема таблеток, поэтому следует потерпеть, пока организм привыкнет или перейти на более слабую концентрацию активных веществ. Чтобы легче переносить – выпивайте таблетку на ночь, желательно не на голодный желудок.
- Выделения с примесью крови. Такой дефект, к сожалению, присутствует в любом случае при привыкании к активному веществу. Выделения могут быть опасными только в случае обильного кровотечения. Также сильное выделение крови может говорить о неправильном или несвоевременном приеме пилюли, на что следует обратить внимание.
- Увеличение и болезненность молочных желез. Такой же частый, как и тошнота, эффект, длится он около полугода, все зависит от женского организма. Лечить такое проявление не требуется, в редких случаях врач может прописать специальный гель для смазывания сосков и самой железы.
- Частые перепады настроения. Развитие такого состояния также вероятно во время привыкания организма к активным компонентам и длиться может до трех месяцев. Может появляться желание поплакать или, наоборот, сильные агрессивные эмоции. Если по истечению данного срока указанные проявления не прошли, значит, следует обратиться к врачу с просьбой смены препарата. В случаях нежелательного прерывания приема, в целях получения положительного эффекта, рекомендуется дополнительно попринимать витамин B6, который поможет уравновесить эмоциональное состояние. В некоторых случаях развитие депрессии могло начаться задолго до приема контрацептивов, а они только усугубляют присутствующие психические состояния. Это следует учитывать, когда вы начинаете принимать таблетки.
- Выпадение волос в небольших количествах. Такой процесс начинается из-за гормональной нестабильности, поэтому если выпадения несильные, переживать не стоит. Резко бросать прием противозачаточных не рекомендуется, а если все же вас беспокоит потеря волос, можно обратиться к врачу-трихологу для исключения других причин, к примеру, нехватки железа или цинка.
- Частые мигрени. Такой побочный эффект является результатом приема гормональных средств и может продлиться до четырех месяцев. Беспокоиться нужно лишь в том случае, если головные боли только усугубляются, а не проходят со временем. В таком случае врач должен заменить контрацептивы на другой действенный состав.
- Жирная кожа и угревые высыпания. Такие проявления также характерны во время использования противозачаточных таблеток, и вам просто нужно набраться терпения, переждать пока организм не научится работать правильно.
- Мышечная боль в ногах. При начальном приеме таких средств женщина может испытывать боли в мышцах и это нормально при временном изменении метаболизма. Чтобы облегчить состояние, можно попробовать проводить ежедневный разогревающий массаж икроножных мышц.
- Менструации могут отсутствовать. Благодаря составу таблеток, эндометрий в матке медленно нарастает и месячные могут или вообще не наступить или будут очень скудными. Такая реакция организма нормальна в данном случае, особенно в семидневный перерыв между упаковками.
- Набор массы тела. Так как это гормональные препараты, к сожалению, они могут привести женщину из стройной красавицы в полную даму. Но отчаиваться не стоит, ведь в наше время современных технологий, ученые изобретают вещества с низким содержанием эстрогена, ведь именно превышение его количества и ведет к изменениям в метаболизме.
- Снижение либидо. Гормоны могут повлиять на желание женщины к половому контакту, но это происходит в редких случаях и не всегда вызвано именно приемом противозачаточных средств. Если все же вы заметили наличие такого побочного действия, обратитесь к врачу за консультацией, возможно, вам следует заменить принимаемый препарат.
Гинеколог не всегда с первого раза может точно подобрать подходящий именно для вас контрацептив, только по наличию и степени тяжести побочных действий можно говорить подходит он или нет.

Рассмотрим при наличии каких побочных эффектов следует сменить таблетки:
- Частые прорывные выделения с кровью после трех месяцев привыкания, в данном случае необходимо обратиться к врачу.
- Сильные непрекращающиеся головные боли, требующие приема обезболивающих средств.
- Сразу после начала приема таблеток появилась молочница, симптомы которой не прекращаются даже после противогрибкового лечения.
- Наличие сильных отеков, плохое выведение жидкости из организма.
- Недостаточное количество смазки во влагалище, резкое снижение сексуального желания.
- Резкое и обильное выпадение волос.
В каких случаях необходимо срочно отменить прием контрацептивов:
- Сильные резкие боли в грудине и затрудненное дыхание, возможно наличие частой отдышки.
- Состояние близкое к обмороку, беспричинные головные боли.
- Сильное повышение давления.
- Внезапные нарушения в речи, слухе и зрении.
- Постоянная тяжелая депрессия.
- Аллергические проявления в виде зуда и высыпаний на коже.
Побочные действия противозачаточных таблеток вполне реальны и множество женщин страдают именно от них. Это может означать, что средства не подходят и их нужно заменить на другое активное вещество.
Противозачаточные препараты без побочных действий
Развитие современной медицины шагнуло далеко вперед по изобретению препаратов, которые уберегают женщину от нежелательной беременности и не вредят ее здоровью. Побочные эффекты имеются практически в каждом лекарстве и, как говорят многие специалисты, чем их больше, тем эффективнее препарат.
Наиболее безопасными как для здоровья, так и для дальнейшего деторождения считаются синтетически женские гормоны, пилюли на их основе помогают сохранять нормальный гормональный фон и после отказа от них при желании быстро забеременеть.
Контрацептив помогает не только уберечься от беременности, но и нормализует гормональный фон, улучшает структуру ногтей, волос и кожи. Поэтому при правильном и целесообразном подборе медикамент оказывает положительное действие на весь организм.
Самым интересным является то, что современные противозачаточные средства разработаны не только угнетать овуляцию, но и создавать негативное воздействие на развитие эмбриона, т. е. если все же произошло оплодотворение, то плод не сможет нормально пройти стадии созревания в матке.
Средства для женщин до 35 без побочных явлений

В выборе контрацептивов без побочных эффектов будьте внимательны, не покупайте рекламируемые и популярные средства, которые вам предложат в аптеке или про которые вы слышали по телевизору.
Прежде чем сделать покупку, проконсультируйтесь с гинекологом, ведь в таком выборе должно учитываться все до мелочей: возраст, частота половых отношений, рожала женщина или нет. Самыми эффективными считаются медикаменты с минимальным количеством гормонов – микродозированные противозачаточные таблетки.
К таким средствам относятся:
- Жанин – очень щадящий препарат, принцип действия которого направлен на сдерживании начала овуляции. Отличается от других наличием синтетических аналогов и новым гормоном – диеногест. Назначается врачами при лечении эндометриоза или сильного разрастания эндометрия в матке.
- Ярина – среди покупателей считается самым лучшим средством, как по цене, так и по качеству. Он не только защищает организм от беременности, но и убирает мужские гормоны, продуцирующие появление прыщей и угревых высыпаний. Таким образом, Ярина назначается еще и при угревой болезни.
- Регулон – широко распространенное вещество, назначающееся не только для защиты от зачатия, но и для коррекции менструального цикла, при кровотечениях в матке и для устранения болей во время менструаций. Прием противопоказан при кормлении грудью и в период вынашивания плода.
- Логест – хорош тем, что при менструациях уменьшает количество выделений, такое действие не дает развиться железодефицитной анемии. Длительный прием данных противозачаточных пилюль снижает риск развития рака матки, яичников, заболеваний молочной железы и воспалительных процессов в органах репродукции.
Любой самовольный подход противозачаточных средств даже без побочных явлений может навредить организму, поэтому желательно заранее проконсультироваться с гинекологом.
Средства для женщин после 35 без побочных явлений

Женщины, которые прошли роды, кормления грудью и с наличием постоянной половой жизни нуждаются в более концентрированных дозах гормонов – средних. Они обеспечат максимальный уровень предохранения и будут держать под контролем цикл менструаций.
Основные средства в данном случае:
- Триквилар – выпускается в виде драже, чем и отличается от множества других контрацептивов. В упаковке имеется месячный набор с инструкцией для применения, каждая последующая пилюля отличается количеством активных компонентов, так как соответствует дню менструального цикла. Первые две недели приема следует быть осторожными, так как основной эффект от них еще не наступил, лучше использовать презервативы.
- Фемулен – наиболее безопасный контрацептив для кормящей мамочки, он не вредит ни женщине, ни малышу. Если вы хотите сохранить лактацию, будет целесообразно принимать именно Фемулен, но как противозачаточное средство, не обладает высокой эффективностью. Также рекомендуется для женщин после 40 лет.
- Марвелон – хороший медикамент, применяемый как старшей группой, так и молодыми, еще не рожавшими женщинами. А все из-за небольшого содержания гормонов, но эффективного состава веществ. При частом половом контакте обеспечивает 98% защиты, что весьма удобно.
Не забывайте, чтобы препараты действовали наиболее эффективно, важен ежедневный прием по схеме, которая имеется в инструкции.
Правильный подбор
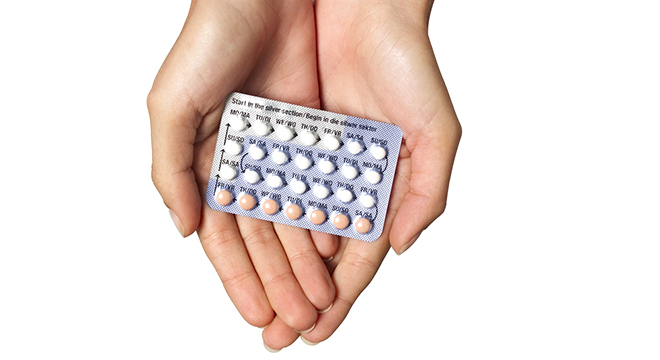
Чтобы правильно выбрать контрацептив, следует в первую очередь обратиться за помощью к гинекологу, а не слушать, например, советы подруг. Ведь то, что идеально подходит одному организму может навредить другому.
Противозачаточные тоже лекарства и чтобы сделать правильный выбор, необходимо сдать некоторые анализы:
- Обследование у гинеколога.
- Проведение УЗИ-диагностки для выявления возможных новообразований.
- Сдача общего анализа крови и мочи.
- Женский мазок.
- Пальпация и проведение других методов обследования молочной железы.
- Проверка на наличие хронических или других заболеваний сердца и сосудов.
Также врач смотрит на возраст женщины, количество сахара в крови и вес, все это играет большую роль в подборе необходимого медикамента.
Следует быть острожными в использовании данного метода контрацепции, ведь наличие побочных действий может навредить организму, особенно если вы неправильно принимаете средства.



